HPV-Infektion – Condylomen
Definition
Feigwarzen werden nach Körperkontakt durch einen übertragbaren Virus namens Humanes Papilloma-Virus (HPV) verursacht. Es gibt mehr als 222 verschiedene HPV-Typen. Einige sind besonders gefürchtet, insbesondere HPV 16 und 18, die als „hohes Risiko“ bezeichnet werden, da sie an einem guten Teil der Krebserkrankungen beteiligt sind. Sie sind zum Beispiel bei 90% der Analkarzinome, 65% der Gebärmutterhalskrebs und Vagina, 50% der Vulvakrebsarten, 35% der Peniskrebsarten und 45% bis 90% der Krebserkrankungen zu finden sowie bei Krebserkrankungen im Mund und Hals. Genitale Feigwarzen Genitale Feigwarzen können sowohl Männer wie auch Frauen befallen, jedoch sind diese bei Frauen deutlich häufiger als bei Männern. Sie werden vorhandenen Impfstoffen (Mehr zu den HPV-Impfungen) als Ziel ausgewählt.
Andere HPVs verursachen keine Krebserkrankung, sind jedoch für ihre Träger unangenehm. Dies ist beispielsweise der Fall von HPV 6 und 11, die als „geringes Risiko“ bezeichnet werden, weil sie keinen Krebs verursachen. Sie sind nicht trivial, da sie für Genitalwarzen oder Genitalwarzen (Warzen) verantwortlich sind.
Ätiopathogenese
HPV befällt die oberste Hautschicht (Epithel) bzw. auch Schleimhäute. Es sind derzeit über 222 verschiedene Subtypen von HPV identifiziert, jeder Subtyp ist auf eine spezifische Körperoberfläche „spezialisiert“. HPV-Subtypen werden als Hoch- oder Niedrigrisiko-Subtypen klassifiziert. Die HPV-Viren, die genitale Warzen verursachen gehören meist zu den sog. Niedrig-Risikotypen (hauptsächlichstes HPV-Subtyp 6 und 11). In manchen Fällen bestehen sie aus „high-risk“ (onkogene) HPV-16-, -18-, -31-, -33- und -35-DNA und andere. Laut letzter Forschung Krebs durch HPV erfolgt durch eine „Immortalisierung“ und Transformation infizierter Zellen, diesen Mechanismen jedoch sind noch nicht vollkommen bekannt.“ Es ist zum Beispiel nicht bekannt, warum 10% der mit HPV infizierten Menschen es nicht innerhalb von zwei Jahren beseitigen können und chronische Träger des Virus werden, während die restlichen 90% das Virus eliminieren können. Es ist auch nicht bekannt, warum nur die Hälfte dieser chronischen Träger nach etwa dreißig Jahren Krebs entharten.
Infektionsweg
HPV ist virus-indiziert und wird durch direkten Haut-zu-Haut bzw. Haut-zu-Schleimhaut-Kontakt übertragen, wie z.B. Geschlechtsverkehr, Oral- oder Analverkehr oder anderen Haut-zu-Haut-Kontakt nicht nur mit dem äußeren Genitale. Die Manifestation von Kondylomen im analen Bereich wird durch prädisponierende Faktoren wie Feuchtigkeit (Fluor), Mazeration (Ekzem) oder Epithelläsionen (Kratzeffekte, Analverkehr) begünstigt. Risikofaktoren sind verminderte zelluläre Immunität, Nikotin, Koinfektion (Herpes-simplex-Viren, Chlamydien) und Sexualverhalten, Analverkehr, Promiskuität usw.
Es besteht kaum Zweifel, dass die HPV-Infektion hauptsächlich sexuell übertragen wird, da das Risiko, das Virus zu tragen, proportional zu der Anzahl der Sexualpartner steht. Die Trivialisierung des Oralsex bei Paaren könnte die Zunahme von Oropharynxkarzinomen erklären. In Frankreich gaben 91% der Frauen und 94% der Männer zwischen 18 und 69 Jahren an, in der letzten großen Erhebung über die französische Sexualität im Jahr 2006 (Bajos, Bozon, La Découverte 2008) bereits Oralsex praktiziert zu haben in der nationalen Umfrage von 1970 waren es 51% bzw. 54%.
Das humane Papillomavirus (HPV) wird in der Regel durch direkten Haut-Haut-Kontakt und bei genitalen Infektionen meistens, jedoch nicht ausschließlich, beim penetrativen Sex übertragen.
Eine kleine Schädigung der Haut (Kratzer) oder Schleimhäute reicht aus, damit das Virus in den Körper eindringen kann. Seine Übertragung könnte auch indirekt durch kontaminierte Objekte erfolgen. Der Besuch von öffentlichen Orten wie Schwimmbädern, Turnhallen, Sportvereinen … ist eine der üblich genannten Übertragungsmethoden für kutane Plantarwarzen.
Alle sexuellen Praktiken können bei heterosexuellen und homosexuellen Paaren kontaminierend sein, einschließlich Oralverkehr. Je höher die Anzahl der Sexualpartner ist, desto höher ist das Übertragungsrisiko. In ähnlicher Weise erleichtert das Vorhandensein einer anderen sexuell übertragenen Infektion durch Schädigung der ano-genitalen Schleimhaut die Kontamination. Männer spielen eine wichtige Rolle bei der Übertragung von HPV auf Frauen.
Es gibt viele verschiedene Arten von HPV, die unterschiedliche Erkrankungen verursachen. Einige von ihnen verursachen gutartige Läsionen der Haut (Warzen), Schleimhäute der Genital- und Analregion (Condylomata) oder Extragenital (Papillome des Mundes) oder des Atmungssystems (wiederkehrende respiratorische Papillomatose). .
Diese Papillomavirus-Typen, bei denen es sich hauptsächlich um HPV 6 und 11 handelt, werden als geringes Risiko bezeichnet.
Andere Arten sind für sexuell übertragbare Infektionen und Krebsarten verantwortlich, hauptsächlich für den Gebärmutterhals. Hierbei handelt es sich um Papillomaviren mit hohem Risiko, die als Onkogene bekannt sind, von denen die häufigsten HPV 16 und 18 sind. Impfstoffe schützen vor Serotypen, die für etwa 70% dieser Krebsarten verantwortlich sind.
Häufigkeit
Genitale Papillomavirus (HPV) -Infektionen gelten als die häufigste sexuell übertragbare Infektion (STD). Es wird geschätzt, dass weltweit 30 Millionen Frauen und Männer betroffen sind. Die Vereinigten Staaten melden jährlich eine Million neue Fälle. Die Häufigkeit eines anogenitalen Kondyloms ist besonders hoch bei Menschen, die mit dem AIDS-Virus (HIV) infiziert sind.
Rezidivierende respiratorische Papillomatose ist eine seltene Erkrankung.
Etwa 4% aller Krebserkrankungen stehen im Zusammenhang mit HPV. In den Vereinigten Staaten waren schätzungsweise 32.000 Fälle von Krebs, die 2009 bei Männern und Frauen diagnostiziert wurden, auf eine HPV-Infektion zurückzuführen. Seit einigen Jahren wissen wir mit Sicherheit, dass diese Infektion für den Zervixkrebs verantwortlich ist. Onkogenes HPV ist an mindestens 80% der Analkarzinome und zwischen 40 und 60% der Krebsarten der Vulva, der Vagina und des Penis beteiligt. Sie wurden auch in eine Untergruppe von Kopf- und Halskrebserkrankungen verwickelt.Der Häufigkeitsgipfel der Erkrankung liegt zwischen dem 20. und 40. Lebensjahr. Die Durchseuchung der sexuell aktiven Bevölkerung mit verschiedenen HPV-Typen ist hoch: 60% der Menschen tragen HPV-Antikörper in sich.
Hautwarzen sind bei Kindern und Jugendlichen sehr häufig, sie können jedoch in jedem Alter auftreten. Menschen, die eine Transplantation erhalten haben, sind aufgrund der Immununterdrückenden Behandlung, zur Vermeidung einer Abstoßung (Immunsuppressiva) einem hohen Risiko ausgesetzt: Nach einigen Jahren haben mehr als 90% Warzen.
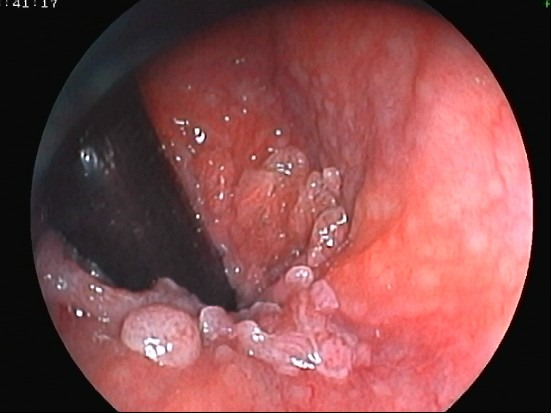
HPV Rektaler Befall
Lokalisation
Kondylome finden sich peri- und intraanal, selten intrarektal sowie an Vulva und Zervix, in der Vagina, an Penis, Skrotum und Urethra. Die Übertragung erfolgt normalerweise kutan.
Die Infektion kann sich von einer Selbstimpfungsläsion auf eine andere Stelle ausbreiten.
Schließlich kann das Virus während der Entbindung von der infizierten Mutter auf ihr Baby übertragen werden (vertikale Übertragung).
Meist asymptomatisch und gutartig kann diese Infektion schwerwiegender werden.
Das humane Papillomavirus (HPV) vermehrt sich in Haut und Schleimhäuten.
Sie verursachen keine starke Immunantwort. Es wird geschätzt, dass drei Viertel der Frauen irgendwann in ihrem Leben Kontakt mit HPV haben werden.
In den meisten Fällen tritt eine genitale HPV-Infektion innerhalb von 5 bis 10 Jahren nach dem ersten Geschlechtsverkehr auf. Es ist meistens gutartig und verschwindet spontan.
Eine persistierende Infektion (10% bis 20% der Fälle) kann zu präkanzerösen Läsionen des Gebärmutterhalses führen, die unbehandelt zu Krebs führen können.
Diese präkanzerösen Läsionen treten durchschnittlich drei Jahre nach der ersten HPV-Infektion und Gebärmutterhalskrebs nach durchschnittlich 20 Jahren auf.
Der Zeitraum zwischen der Kontamination mit dem humanen Papillomavirus (HPV) und dem Auftreten von Kondylomen (Inkubation) beträgt gewöhnlich zwei bis drei Monate. Kondylome oder Genitalwarzen sind schmerzlos.
Symptome
Es gibt verschiedene Arten:
Condyloma acuminata sind aufgrund ihrer aufkeimenden, rosafarbenen Farbe auch als Geschlechtsvegetation oder Hahnkamm bekannt. Bei Frauen findet man sie hauptsächlich in der Vulva, den Lippen, dem Damm, dem After, aber auch in der Vagina und am Cervix. Bei Männern sitzen sie hauptsächlich auf der Vorhaut, dem Hodensack, um die Harnröhrenöffnung und im Analbereich.
Die flachen Kondylome sind mit bloßem Auge nicht leicht zu erkennen. Sie stellen oft als konfluente multiple Läsionen derselben Stelle dar wie Condyloma acuminata.
Wenn bei Kindern Genitalwarzen die Hypothese von sexuellem Missbrauch hervorrufen sollten, ist Vorsicht geboten. Dies ist nicht der häufigste Fall, und Kondylome resultieren oft aus Selbstkontamination durch Handwarzen oder Kontamination durch die Wäsche.
Feigwarzen verursachen je nach Lokalisation Juckreiz, Nässen und geringe Blutungen, aber nur selten Schmerzen. Sie können asymptomatisch sein. Die Condylome sind hautfarben oder rötlich, können weich und flach oder erhaben und hart sein, ungestört wachsen sie blumenkohlartig. Genitale Warzen entwickeln sich Wochen oder Jahre nach einer HPV-Infektion. Es ist unmöglich festzustellen, wie, wann und wo eine Infektion stattgefunden hat.
Verlauf
Wie entwickeln sich Kondylome?
Anogenitale Kondylome sind stark ansteckend. Etwa 20% bis 30% bilden sich spontan zurück, Rezidive treten jedoch häufig auf. In den meisten Fällen gehen sie nicht mit anderen körperlichen Anzeichen einher.
Gelegentlich können jedoch bei einigen Patienten blutende Läsionen, Juckreiz (Pruritus), Brennen oder Entzündungen der Vulva und Vagina (Vulvovaginitis), der Eichel (Balanitis) und auftreten Vorhaut (Posthitis) und / oder Schmerzen beim Geschlechtsverkehr (Dyspareunie).
Kondylome wirken sich häufig negativ auf das tägliche soziale und sexuelle Leben der Patienten aus.
Die Entdeckung eines Kondyloms sollte zu einem Screening auf präkanzeröse oder kanzeröse Läsionen führen, sowohl bei der infizierten Person als auch bei ihrem Partner.
Die Papillome des Mundes erscheinen als kleine rosa oder weißliche Papeln, die sich auf den Lippen, auf der Zunge und / oder in den Wangen befinden.
Die Patienten haben häufig gemeinsame Warzen.
Unbehandelt können die Feigwarzen unverändert persistieren, sich vergrößern oder vermehren. Spontanremissionen werden in bis zu 30% beschrieben. Unter Immunsupression wachsen sie schneller und gehen mit einem erhöhten Rezidiv- und Entartungsrisiko einher.
Komplikationen
Bei langem Bestehen der Kondylome, u.U. auch bei Erstmanifestation, entwickelt sich selten bösartig . Zur malignen Entartung der Kondylome bedarf es vermutlich Risikofaktoren wie einer hohen Anzahl von Sexualpartnern, Nikotinabusus, chronischer Entzündung und Immunsuppression.
HPV ist manchmal für Krankheiten verantwortlich, die ein höheres oder geringeres Risiko für eine Krebsentartung darstellen.
Morbus-Bowen betrifft bevorzugter Weise Frauen nach der Menopause, typischerweise ab einem Alter von 50 Jahren. Es manifestiert sich als flache Läsionen (Macules) oder erhabene Läsionen (Papeln) von Braunrot, Grauweiß oder Aschgrau in variablen Zahlen (einfach, mehrfach oder in Plaques), die 1 bis 1,5 cm lang sind und die begleitet werden oder nicht Juckreiz (Pruritus). Sie werden in 10% bis 20% der Fälle zu Krebs.
Bowenoid-Papulosen treten vor dem Morbus Bowen auf, im Alter zwischen 25 und 35 Jahren und degenerieren selten. Seine Läsionen sind in der Vulva lokalisiert und können während des Geschlechtsverkehrs isoliert oder mit vulvärem Pruritus oder Unbehagen verbunden sein.
Der Buschke-Löwenstein-Tumor (Condylomata gigantea) ist ein riesiges acuminöses Kondylom, das sich hauptsächlich im balano-preputialen Sulcus oder um den After befindet. In seltenen Fällen entwickelt es sich in Bereichen außerhalb des Genies wie dem Fuß. Dieses Kondylom kann zu einem Krebs werden, der nicht aggressiv ist (keine Metastasen).
Die floride orale Papillomatose ist eine Form der Infektion der Schleimhäute der Mundregion durch Papillomavirus (HPV), die zu Krebs führen kann.
Diagnose
Die Diagnose von Warzen und Kondylomen ist im Wesentlichen klinisch.
Prüfungen werden unter sehr spezifischen Bedingungen verordnet.
Bei Frauen basiert das Papillomavirus (HPV) -Screening auf zervikale Läsionen auf zervikalen und zervikalen Abstrichen. Eine zervikale Untersuchung durch Kolposkopie kann erforderlich sein.
Anhaltende HPV-Infektionen können durch verschiedene Tests (Abstriche) diagnostiziert werden. Diese Tests zeigen die DNA des Virus auf und ermöglichen die Unterscheidung zwischen onkogenen und nicht onkogenen Typen.
Bei flachen Kondylomen kann der Essigsäuretest hilfreich sein: Durch Betupfen mit verdünnter Essigsäure (5%ig, 5 min Einwirkzeit) lassen sich die betroffenen Bezirke weiß anfärben. Falsch positive Weißfärbungen sind auch bei anderen Dermatosen möglich wie z.B. beim Analekzem und bei der Psoriasis.
Es ist jedoch immerzu empfehlen, auch eine Biopsie (Gewebsentnahme) einer Warze durchzuführen. In manchen Fällen schauen Vorstufen von bösartigen Erkrankungen (vulväre intraepitheliale Neoplasien) bzw. auch bösartige Erkrankungen im Bereich des äußeren Genitales (Vulvakarzinom) so wie genitale Warzen aus.

Perianale Feigwarzen ( darf laut Google nicht gezeigt werden)
Differentialdiagnostik
Pigmentierte seborrhoische Warzen, Mollusca contagiosa, Morbus Paget, vulgäre Warzen, die analen intraepithelialen Neoplasien (AIN) und Marisken sind ggf. histologisch auszuschließen.
Prophylaxe
Die Anwendung von Kondomen wird empfohlen auch wenn sie je nach Lokalisation der Feigwarzen nur einen gewissen Schutz bietet. Die Rezidivprophylaxe erfordert die Untersuchung des Sexualpartners und bei manifester Erkrankung auch die Mitbehandlung. Es sind zwei Vakzinen zur Prävention des HPV-induzierten Zervixkarzinoms auf dem Markt. Der tetravalente Impfstoff richtet sich nicht nur gegen die onkogene HPV-16- und -18-DNA, sondern auch gegen die HPV-6- und -11-DNA. Eine prophylaktische Impfung bei Mädchen sollte vor dem ersten Geschlechtsverkehr erfolgen. Derzeit ist nicht bekannt, wie lange die Schutzwirkung anhält, dürfte aber Lebenslang sein. Eine therapeutische Wirkung auf bestehenden HPV-Typen von Kondylome wurde nicht bewiesen.
Therapie
Bei der Behandlung von Condylomen sollte die Form, die Ausdehnung und die Lokalisation berücksichtigt werden. Obwohl Warzen und Kondylome als gutartig und oft spontan empfunden werden, müssen sie als Kontaminationsquelle behandelt werden.
Sie sind nicht immer leicht zu behandeln, wie beispielsweise Warzen in Mosaiken oder wiederkehrende respiratorische Papillomatose. Die Behandlung der Läsionen variiert je nach Anzahl, Ort und Morphologie der Läsionen, muss jedoch auch die Präferenzen des zuvor gut informierten Patienten berücksichtigen.
Einige können vom Patienten selbst ambulant (zu Hause) durchgeführt werden: die lokale Anwendung von Lösungen oder Cremes oder Kombinationen von Salicylaten auf der Basis von Verrucid (was Warzen zerstört), von Coricide (Zerstörung von Hühneraugen) und verschiedenen Tinkturen.
Singuläre Feigwarzen können mit Lokaltherapeutika konservativ behandelt werden; ausgedehnte Kondylombeete und blumenkohlartige Tumoren sowie intrarektale und intraanale Kondylome sollten operativ destruktiv therapiert werden, da die topisch wirksamen Medikamente für die Therapie der Kondylome der Schleimhaut nicht zugelassen sind. In der Schwangerschaft darf keine Behandlung mit am Markt bekannten Präparaten erfolgen; ggf. können sie operativ beseitigt werden.
Andere Behandlungen werden vom Arzt oder vom Chirurgen durchgeführt:
Kryotherapie durch Auftragen von flüssigem Stickstoff alle zwei Wochen, bis die Läsionen verschwunden sind. Es ist die Behandlung der Wahl der Hautwarzen.
Die operative Therapie umfasst die Abtragung (Exzision) und lokale Destruktionsverfahren: Abtragung mittels Schere, Elektrokoagulation, Laser- und Kryotherapie, Exzision mittels Skalpell. Aus eigener Erfahrung empfehlen wir die Kondylome mittels flüssigkeitsunterstützter Koagulation, z.B. mit einer Kugelelektrode unter simultaner Wasserapplikation, oder mittels Laser zu zerstören.
Die chirurgische CO2-Laserentfernung wird zur Zerstörung von Kondylomen und Warzen verwendet, insbesondere von Plantarwarzen und einigen Schleimhautwarzen.
Die chirurgische Exzision kann auch mit dem Skalpell (Kürettage) oder mit einer elektrischen Schleife (Elektrokoagulation) erfolgen.
Morbus Bowen, Kondylom und einige behandlungsresistente Warzen (feuerfeste Warzen) können ein Hinweis auf eine dynamische Phototherapie sein, bei der dem Patienten ein photosensibilisierendes Produkt verabreicht wird und der Patient einer Lichtbestrahlung ausgesetzt wird, um eine photodynamische Reaktion auszulösen. was die Zellen zerstört.
Bei Kondylomen müssen Sexualpartner gleichzeitig untersucht und behandelt werden. Wegen des Rückfallsrisikos muss der Geschlechtsverkehr für einige Monate nach der Entfernung geschützt werden (Kondom).
Die Therapie hat die Morphologie, die Ausdehnung und die Lokalisation der Kondylome zu berücksichtigen. Singuläre Feigwarzen können mit Lokaltherapeutika konservativ behandelt werden; ausgedehnte Kondylombeete und blumenkohlartige Tumoren sowie intrarektale und intraanale Kondylome sollten operativ destruktiv therapiert werden, da die topisch wirksamen Medikamente für die Therapie der Kondylome der Schleimhaut nicht zugelassen sind. In der Schwangerschaft darf keine Behandlung mit Podophyllotoxin und einem bekannten Wirkstoff aus der Gruppe der Immunmodulatoren (Crème) erfolgen; ggf. können sie operativ beseitigt werden.
Nachsorge: Hygienemaßnahmen mit Impfungen
Nach operativer Therapie sind in den ersten 3 Monaten kurzfristige Kontrollen (z.B. alle 4 Wochen), später Kontrollen in größeren Abständen zu empfehlen.
Um Plantarwarzen zu vermeiden, wird empfohlen, in öffentlichen Bereichen, die möglicherweise mit HPV kontaminiert sind, wie etwa Schwimmbädern, Plastikhausschuhe zu tragen.
Wie bei allen sexuell übertragbaren Infektionen beruht die Prävention von anogenitalen Kondylomen auf dem Gebrauch von Kondomen während des Geschlechtsverkehrs.
Derzeit gibt es zwei Impfstoffe gegen HPV-Infektionen, die Gebärmutterhalskrebs wirksam vorbeugen können:
Der quadrivalente Impfstoff: Er schützt vor vier Virustypen, darunter zwei Onkogene (HPV 16 und 18) und zwei nicht-onkogene (6 und 11).
Ein zweiwertiger Impfstoff: Er schützt nur vor HPV 16 und 18.
Welche Impfung?
Der Impfstoff wird für alle Mädchen im Alter von 11 bis 14 Jahren empfohlen. Ein Aufholprozess ist bis 20 Jahre möglich.
In Europa ist die Impfung gegen humane Papillomaviren (HPV) eine der vorbeugenden Maßnahmen gegen Gebärmutterhalskrebs.
Eine Impfung wird zwischen 11 und 14 Jahren empfohlen.
Der Impfstoff kann gleichzeitig mit dem DTP-Pertussis-Booster im Alter von 11 bis 13 Jahren durchgeführt werden. Der Impfstoffplan besteht aus zwei Dosen im Abstand von sechs Monaten.
Ein Aufholprozess ist bis 20 Jahre (19 Jahre) möglich, erfordert jedoch eine zusätzliche Dosis mit drei Injektionen im Abstand von ein bis zwei Monaten, dann sechs Monate.
Der Technische Ausschuss für Impfungen (CTV) und der französische Oberste Rat für öffentliche Gesundheit (HCSP) empfehlen auch die Impfung „von Mädchen und jungen Frauen zwischen 15 und 23 Jahren, die keinen Geschlechtsverkehr hatten oder höchstens spät im Jahr nach dem Beginn ihres Sexuallebens.
In dieser Indikation betrachtet CTV / HCSP beide Impfstoffe als gleichwertig, aber nicht austauschbar: Die Impfung, die mit einem Impfstoff begonnen wurde, sollte mit der gleichen fortgesetzt werden. Experten bestehen nachdrücklich darauf, dass die Impfung gegen HPV Frauen keinesfalls vom Screening auf präkanzeröse und kanzeröse Läsionen des Gebärmutterhalses (regelmäßige zerviko-vaginale Abstriche) ausschließen sollte.
In anderen Ländern wie den Vereinigten Staaten wird die Impfung gegen HPV-Infektionen auch zur Vorbeugung von anogenitalem Kondylom empfohlen.
Welche Nebenwirkungen?
Reaktionen an der Injektionsstelle können ebenso auftreten wie vorübergehendes Fieber, selten leichte Beschwerden.
Verdacht auf Autoimmun- und Entzündungskrankheiten belastet die Impfung (Multiple Sklerose, Lupus, disseminierte akute Enzephalomyelitis). In Frankreich wurden 15 Fälle von Multipler Sklerose bei 5 Millionen seit 2006 verabreichten Dosen gemeldet. Es wurde kein ursächlicher Zusammenhang festgestellt (spezifische Studie zur Häufigkeit von Autoimmunerkrankungen in der geimpften Bevölkerung, die 2015 veröffentlicht wurde). .
Andererseits werden die Guillain-Barré-Syndrome (mit Nerven, die möglicherweise künstlich beatmet werden müssen), obwohl sie selten vorkommen, mit diesem Impfstoff mit 4 multipliziert. Aber es gab keine Todesfälle.
Die Ergebnisse der von ANSM und der Krankenversicherung gemeinsam durchgeführten Studie, die eine Kohorte von 2,2 Millionen Mädchen im Alter von 13 bis 16 Jahren umfasst, zeigen, dass eine Impfung gegen humane Papillomavirus (HPV)-Infektionen vorliegt erhöht das Gesamtrisiko für Autoimmunkrankheiten nicht und bestätigt somit Daten aus der französischen und internationalen Literatur.
Ein erhöhtes Risiko für das Guillain-Barré-Syndrom nach einer Impfung gegen HPV-Infektionen erscheint jedoch wahrscheinlich. Dieses Syndrom ist bereits in der Genehmigung für das Inverkehrbringen (MA) des Produkts angegeben. Darüber hinaus sind die Folgen aufgrund der Knappheit der Krankheit begrenzt (1 bis 2 Fälle pro 100 000 geimpfte Mädchen). Beide Institutionen glauben, dass die Ergebnisse dieser Studie das Nutzen-Risiko-Verhältnis von Impfstoffen nicht in Frage stellen besorgt.
Das Ziel der Impfung gegen humane Papillomavirus (HPV) -Infektionen besteht darin, sich gegen durch diese Viren verursachte Krankheiten zu schützen. Diese können präkanzeröse Läsionen des weiblichen Genitaltrakts (Zervix, Vulva und Vagina), präkanzeröse Läsionen des Anus, Genitalwarzen, Gebärmutterhalskrebs und von Analkrebs.
Es werden zwei Impfstoffe gegen das humane Papillomavirus vermarktet Mehr dazu hier erfahren.
Diese Impfstoffe werden vom High Council for Public Health (HCSP) bei Mädchen im Alter von 11 bis 14 Jahren mit begrenztem Fang bis zu einem Alter von 19 Jahren empfohlen .
Männer über 18 Jahre?
Auch Männer können Studienergebnissen zufolge von einer Impfung profitieren: Unter geimpften Männern traten durch die HPV-Typen 6, 11, 16 und 18 hervorgerufene Erkrankungen im Genitalbereich und am After (einschließlich Analkrebs) deutlich seltener auf als bei Ungeimpften.
Am besten schützt die Impfung, wenn die zu impfende Person noch nie Kontakt mit den bekannten Impftypen hatte. Der Nutzen der Impfung sinkt nach Beginn eines sexuell aktiven Lebens erheb lich. Die HPV-Impfung kann aber auch für bereits sexuell aktive Mädchen und Frauen nützlich sein, wenn sie nicht oder nicht mit allen Impftypen infiziert sind. Ein HPV-Test vor der Impfung wird nicht empfohlen. Er hilft bei der Entscheidung für oder gegen die Impfung nicht wirklich weiter: Auch bei positivem Testergebnis liegt nur selten eine Infektion mit allen im Impfstoff enthaltenen HPV-Typen vor.
Guten Tag!
Hatte vor 13 Jahren 2x Laserbehandlungen wegen Feigwarzen. Seitdem zum Glück keine mehr. Frauenarzt findet eine HPV Impfung als „Geldverschwendung“. Ist es trotzdem sinnvoll sich impfen zu lassen?
Die Impfung wird empfohlen und die Kasse hat sogar das Alter erhöht.
Guten Tag!
Ist diese Ordination Privat?
Die Ordination im Heiligenkreuzerhof ist Privat und in Döbling in der Sieveringer Str 9 sind alle kleinen Kassen vertreten außer für ÖGK da sind wir Wahlarzt
Guten Abend
Ich leide seit einigen Jahren an einer Proktitis Ulcerosa.
Mal besser mal schlechter. Jedoch in den letzten eineinhalb Jahren schlechter.
Habe mittlerweile viele Sachen versucht um dieses in den Griff zu bekommen und bin auch bei Gastroenterologen in Behandlung.
In den letzten 8 Monaten auch Therapie mit Biologika. Da sich keine Besserung einstellte nun wieder Abbruch.
Schleim und Blutbeimengungen sowie Stuhlinkontinenz.
Nun zu meiner eigentlichen Frage,
Bisher wurden bei den Biopsien immer nur die Frage gestellt, HSV, CMV, EBV
Aber nie HPV obwohl ich mehrmals danach gefragt habe ob es sein kann das dies möglich sei?!?!?!
Und ich diese Infektion im Rektum habe, da ja auch die Therapie nicht greift.
Außerdem hatte ich in meiner Schwangerschaft mit condylomen zu tun.
Auch der Abstrich ergab damals die High Risk Typen.
Denken sie das hier die Möglichkeit einer HPV Infektion rektal besteht?
Mit freundlichen Grüßen
Verena
Die Biopsien hätten eine HPV-Beteiligung verifiziert wenn vorhanden.
Guten Tag, mein Partner leidet seit ca. 2 Jahren an Feigwarzen im Genitalbereich. Er ist in Behandlung beim Dermatologen und geht regelmäßig vereisen, behandelt die Feigwarzen zuhause mit der verschrieben Tinktur. Es ist jedoch zu keiner wirklichen Verbesserung gekommen, seit Behandlungsbeginn hat sich auch das betroffene Gebiet vergrößert. Es ist es normal, dass die Behandlung nicht anschlägt? und zu welchen weiteren Schritten würden Sie raten
Die Wahl der Therapie basiert auf der Anzahl, Größe, Lage und Morphologie der Läsionen sowie auf der Präferenz des Patienten, den Behandlungskosten, der Zweckmäßigkeit, den Nebenwirkungen und der Erfahrung des Arztes. Unter der Annahme einer gesicherten Diagnose ist ein Wechsel auf eine neue Behandlungsmodalität sinnvoll, wenn nach drei Behandlungszyklen kein Ansprechen eintritt. Eine routinemäßige Nachuntersuchung nach zwei bis drei Monaten wird empfohlen, um das Ansprechen auf die Therapie zu überwachen und auf ein Wiederauftreten zu prüfen.
Behandlungsmethoden können chemisch oder ablativ sein. Die Behandlung hängt von der Warzenmorphologie, -größe, -anzahl und -lokalisation.
Im Allgemeinen sind chemische Behandlungen bei feuchten, weichen, nicht verhornten Warzen im Genitalbereich wirksamer; Keratinisierte Läsionen sprechen besser auf physikalische ablative Behandlungen an. Keratinisierte und nicht keratinisierte Läsionen können auf Imiquimod ansprechen. Patienten mit kleinen oder wenigen Warzen können unabhängig vom Warzentyp gut auf eine ablative Therapie als Erstbehandlung ansprechen. Bei anderen ablativen Behandlungsverfahren als der Kryotherapie sollte eine Lokalanästhesie mit topischem oder injiziertem Lidocain (Xylocain) verwendet werden. In einigen Zentren wird eine Kombinationstherapie mit Podophyllin oder Imiquimod plus Kryotherapie praktiziert, obwohl es keine Hinweise auf eine erhöhte Wirksamkeit dieses Ansatzes gibt.
Guten Tag,
ich habe eine Frage zur Behandlung von HPV.
Gibt es eine seriöse Behandlungsmöglichkeit, bei einer persistenten, asymptomatischen HPV-Infektion?
Ziel wäre es, nicht mehr ansteckend zu sein.
Beste Grüße
H. Mara
Die Behandlung von HPV ist oft frustrierend und die Rezidivrate hoch. Es bedarf meist eine Kombinationstherapie aus ablative (chirurgische) und topische Therapie (Imiquimod, Condylox, Trichlor-Essigsäure). Da nicht alle gleich reagieren sind regelmäßige Nachsorge danach notwendig. Die nachträgliche Impfung sollte nicht nur bei gefährdeten immunsuppresierten Patienten sondern für allen unter 45. LJ
Hallo,
und zwar habe ich vor 2 Jahren das erste Mal äußere FW auftreten sehen, wurde mit Laser behandelt und habe seit ca. 4 oder 5 Monaten keine neue Warzen entdeckt. Allerdings habe ich alle 1, 2 Wochen ein leichtes Ziehen bis Brennen in der Harnröhre (Penis), jeweils nur ein paar Sekunden. Ich bin mir unsicher, ob ich mir das einbilde und ob eine Spiegelung und ein Eingriff die Verbreitung sogar fördern. Es ist kein verminderter Urinstrahl, Blut oder Ausfluss erkennbar. Soll ich warten, bis solche Symptome evtl. hinzukommen?
HPV kann eine Urethritis verursachen ist aber nicht sehr häufig. Wenn Abflussstörung vorhanden sind sollte eine Endoskopie der Urethra beim Urologe erfolgen. Die Behandlung ist chirurgisch
Hallo, ich habe am After 2 etwas größere und 2-3 kleinere Feigwarzen. Wäre in dieser Region eine Entfernung in örtlicher Betäubung möglich und was würde das in etwa kosten?
Wie lange dürfte ich keinen Sport machen?
Liebe Grüße
Die Thermokoagulation von Feigwarzen in Lokalanästhesie samt Endoskopie kostet etwa 250 €. Bei Sedonalagesie wird noch 100 € dazu verechnet.
Hallo ich hatte bereits 2017 eine Lader OP von Feigwarzen. Nun sind nach 6 Jahren erneut welche aufgetaucht. Laut Ärztin an kleinen Schamlippen und am Scheideneingang. eine Gewebeprobe inf HPV Absttich war unauffällig.
Nun habe ich im Bereich der Harnröhrenöffnung 2 Stellen wo ich mir nicht sicher bin was es ist. Es sieht aus wie Hornzipfel wie zwei kleine zipfelmützen. Können das feigwarzen sein? Seit ein paar Tagen habe ich Schmerzen in der blasenregion aber urintest zwecks blasenentzündung waren unauffällig kann das durch feigwarzen schmerzen?
Abstrich wiederholen und anschließend urologische/gynäkologische Untersuchung
Guten Tag
Ich hatte meine Feigwarzen mit Laser entfernt. Dies OP ist nun 3 Wochen her. Der Heilungsverlauf geht sehr langsam voran. Trotz Sitzbäder und Salben. Vorallem die Stelle in äusserer Schamlippe nahe Scheideneingang ist noch offen und gerötet.
Wie lange geht das?
Heißabdusche 2x täglich danach mit einer antiseptischen Lösung abtupfen und mit einem sensitiven non-allergen Pflaster schützen. Danach Kontrolle beim behandelnden Arzt.
Sehr geehrter Herr Dr. Bull,
Mein Lebensgefährte leidet an wiederkehrenden Feigwarzen. Er hatte einen großen Befall im Schambereich, welcher operativ entfernt wurde.
Das Ganze wurde leider mit sehr großer Narbenentwicklung gemacht. Jetzt hat er einen weiteren Befall im Analbereich. Es ist ihm sehr unangenehm, weshalb er zu keinem Arzt geht. Behandeln Sie diese Stelle auch bei Ihnen?
Mit freundlichen Grüßen
Marie T.
Die Warzen liegen an der Hautoberfläche deshalb ist eine Laserbehandlung oder Elektrodissektion zu bevorzugen
Guten Tag!
Ich leide an Feigwarzen, welche sich innerhalb der Vagina befinden. Die konservative Therpaie hat gut für die äußeren funktioniert, jedoch bekommenich die die sich weiter innen befinden nicht weg. Meine Frage ist wieviel so ein chirurgischer Eingriff in etwa kosten würde?
Die Kosten der chirurgischen Entfernung von Feigwarzen hängt von der Lokalisation und Zugang, Oberflächen kosten etwa 350, €, transanale rektoskopische Abtragung 750,-€, vaginal je nach Höhen dazwischen.
Sehr interessanter Artikel zu Thema Feigwarzen.
Ich hatte vor ca. 10 Jahren mal sichtbar welche im Analbereich. Der Arzt hat damals nichts gemacht, es wurde nur das Analekzem behandelt. Die Warzen verschwanden von alleine wieder.
Vor ca. 4 Monaten habe ich einen Knubbel im Analkanal und eine flache Warze außen entdeckt. Die Aufregung war groß doch die sind mittlerweile auch wieder verschwunden.
Nun sind noch an einer anderen Stelle im Analkanal 2 Knubbel da, vermutlich im Rahmen einer Entzündung/Hämorrhoiden entstanden die mittlerweile abgeklungen ist.
Kann man da auch abwarten bis die von selber verschwinden?
MfG
Micha
Rektoskopie und Abstrich wäre zu empfehlen
Vielen Dank für die Informationen zum Thema Feigwarzen. Ich wusste gar nicht, dass Morbus-Bowen vor allem eine urologische Problematik bei Frauen ist. Gibt es einen Grund, warum es vor allem Frauen nach der Menopause betrifft?
Morbus Bowen ist eine Krebsvorstufe (Präkanzerose der Haut) und kann durch Sonnenlicht, giftige Kontakte vor allem Verbindungen mit dreiwertigem Arsen und bestimmte Viren (HPV) ausgelöst werden. Betrifft Männer etwas mehr als Frauen im späteren Alter
Herrn Doktor,
Vor drei Monaten bei Ihnen wurden die Feigwarzen entfernt, gut abgeheilt.nur Wo Laser gemacht, weiße Flecken geblieben, besonders am penis. Gibt es vielleicht dagegen ein salbe oder sowas ? Danke für die Antwort
Depigmentierung oder auch Hypopigmentierung nach ablativer Lasertherapie oder Thermokoagulation sind häufig. Auch eine vermehrte Pigmentierung (Hyperpigmentierung) kann dadurch auslöst werden. Prinzipiell können diese Abtragungsstelle sich wieder normalisieren, in manchen Fällen jedoch permanent bleiben. Wir empfehlen als erstes einen Sonnenschutz trotz meist bedeckter Stelle. Je nach Hauttyp ist der konsequente Sonnenschutz für ein bis drei Monate oder länger zu empfehlen. Es gibt auch Schutz- und Fettsalben, am besten Babysalben sowie die Protopicsalbe mit dem Wirkstoff Tacrolimus zur Anwendung. Die Salbe wirkt entzündungshemmend und ist sehr gut verträglich. Daher kann sie auch für sensiblere Stellen in Gesicht und am Hals sowie für Kinderhaut verwendet werden.
Gibt es eine salbe für feigwarzen,da mein freund unter der vorhaut am penis feigwarzen hat
Imiquimod 5 % Creme wird auf die Läsionen aufgetragen und anschließend mit einer Plastikfolie abgeklebt. Die Behandlung wird zuerst einmal wöchentlich für 5 Wochen durchgeführt. Es esteht dadurch starke Entzündungszeichen. Die Heilungsrate liegt bei 70 %.
wird in der Praxis auch kryotherapie gegen Feigwarzen gemacht?
Kryo wird eher beim Dermatologen durchgeführt, wir bevorzügen Laser oder Diathermie für die Abtragung.
Hallo,
ich habe erstmalig mit 55 Jahren an der Eichel 2 1-2mm große Knötchen festgestellt. Beim Wegkratzen hat es geblutet, sodaß ich sofort an Kondylome gedacht habe. Ich habe – da ich derzeit auf einer Insel am Meer ohne Zugang zu einer Apotheke bin – eine Selbstbehandlung mit Verrumal begonnen. Die Pünktchen waren gleich weg, nach Tagen bildeten sich neue am Übergang zur Vorhaut, Diese bluteten leicht, verschwanden aber mit der Tinktur innerhalb von Stunden. Gibt es Cremes auch für Schleimhäute, da Verrumal nur für äußere Anwendungen zugelassen sind?
Warzen bzw Feigwarzen verschwinden nicht innerhalb von Stunden mit einer Tinktur allein, sie bluten auch nicht. Es gibt viele Ursachen für Pustelbildung, am Meer am besten mit Salzwasser reinigen wirkt antiseptisch.
Hallo!
Ich habe das Problem seit ca. 1 Jahr. Und ich habe die Zwei Sachen verwendet (u.a. Salbe) um die Freigwarzen zu entfernen aber die kommen immer wieder zurück, die zwei Sachen die ich benutzt habe sind:
Ich habe auch die goldene Spirale seit 2 Jahren und ich möchte sie bald raus tun weil ich ein Kind haben möchte. Aber solange ich das nicht geklärt habe wird es nichts mit dem Kind.
Keine Frage ist kann ich sie vereisen? Was kann ich machen das sie weg sind mein Mann hat sie auch schon bekommen das 2 mal jetzt. Ich habe Angst. Kann mir bitte wer helfen??
Mit freundlichen Grüßen
Alma
Wir empfehlen bei wiederkehrenden Feigwarzen zuerst eine Laserbehandlung und danach eine geeignete Salbe aus der Apotheke für etwa 3 Wochen alle 3. Tag auftragen
Hallo,
meine Ärztin hat mir zuerst eine bekannte Salbe (Adara) und nachdem die Feigwarzen verschwunden waren, der Juckreiz aber anhielt eine bekannte Salbe verschrieben. Es kamen dann einige neue heraus, die auch abfielen. Nach knapp zweimonatige Behandlung tauchten nun aber immer mehr auf, wo am Anfang der Behandlung nichts herauskam. Ich gehe davon aus, dass ich durch die Salbe den Virus verschleppt habe. Zuletzt hatte ich gefühlte 200 kleine, rasenartige Warzen an den Schamlippen (wo am Anfang nur vier große herauskamen) die durch die Salbe binnen drei bis vier Tagen zwar abfielen, aber der Juckreiz bleibt. Meine Gynäkologin ist auch ratlos. Mit Lasertherapie (etc.) können ja nur sichtbare Warzen behandelt werden? Haben Sie einen Rat für mich?
Auf Laserbehandlung reagieren Feigwarzen sehr gut. Manche Feigwarzen reagieren scheinbar als Wächter sind aber selten als solche erkennbar. Ihr Beseitigung fürht dann oft zur Heilung. Deshalb empfehlen wir die größere Warzen zuerst chirurgisch zu behandeln und die kleinere mittels topischen Therapieverfahren mit entweder Podophyllotoxin 0,5% Lösung, Imiquim. 5% Creme oder Sinecatechine 10% Salbe.
Guten Abend, ich bin mir leider nicht so ganz sicher was das ist was ich habe, aber das was ich da bei Ihnen gelesen habe, könnte sehr gut sein dass ich das habe!!
Und es ist mir sehr unangenehm das ganze !!
Wie komme ich zu einem Termin bei Ihnen, bitte Danke
Lg christina k
Sie können uns unter 01 328 8777 kontaktieren und ein Gespräch vereinbaren
Ich fürchte, ich „leide “ an einer sehr großen Feigwarze, die in den letzten Jahren ständig wächst
an der Außenseite der Schamlippe nahe des Afters. Auf Grund der Größe muss man wahrscheinlich operativ vorgehen. Meine Frage diesbezüglich ist, ob dies tagesklinisch bei Ihnen in Sievering gemacht werden kann oder ob ich dazu in ein Krankenhaus muß.
Ich bitte um kurze Info , wenn ja , würde ich einen Termin vereinbaren.
Lt. Gynäkologe ist es eine “ Warze „, die operativ in einer chirurg.Abteilung entfernt werden sollte.
Mit freundlichen Grüßen Martina Zauner
Die Feigwarzen werden chirugisch mittels Elektromesser oder Laser in örtlichen Betäubung entfernt